Care sunt tratamentele pentru diabetul de tip 1?
Milioane de oameni din întreaga lume trăiesc cu diabet de tip 1: o formă de diabet insulino-dependentă, caracterizată prin niveluri insuficiente de insulină secretată de pancreas .
Rolul insulinei este de a stimula absorbția glucozei (zahărului) în celulele organismului. Când glucoza nu este procesată de celulele corpului, se acumulează în sânge și provoacă hiperglicemie.
Terapia cu insulină rămâne tratamentul standard pentru diabetul de tip 1, cu diverse metode de administrare și tehnologii asociate pentru a îmbunătăți viața de zi cu zi a paciențil
Câte persoane sunt tratate cu insulină?
Aproximativ 6 milioane de oameni sunt tratați în prezent cu terapie cu insulină, noi tipuri de tratament fiind cercetate sau în curs de dezvoltare.
Mai sunt multe provocări de depășit :
• întârzierea progresiei diabetului de tip 1;
• depășirea mecanismelor imunitare care provoacă afecțiunea;
• prevenirea apariției complicațiilor prin dezvoltarea unor tehnologii mai eficiente de monitorizare a glicemiei ;
• crearea sistemele de livrare a insulinei care imită activitatea normală a pancreasului .
Tratamentul diabetului de tip 1 cu insulină
PEN-uri cu insulină sau Stilouri cu insulină

La începutul anilor 1980, lansarea primului stilou injector (pen) cu insulină a revoluționat tratamentul diabetului de tip 1.
Compact, practic, discret și precis, și-a făcut rapid un loc ca alternativă excelentă la seringi și flacoane.
PEN-ul pentru insulină constă dintr-un cartuş de insulină închis într-un stilou injector (pen) cu un ac fin de unică folosinţă la capăt. Există două tipuri:
• reîncărcabil, în care este înlocuit un cartuş de insulină ;
• de unică folosință, care este preumplut și trebuie aruncat când este gol.
PEN-ul cu insulină este acum cel mai utilizat tratament pentru diabet la nivel mondial. Este preferat pentru ușurința sa de utilizare și precizia în administrarea dozei corecte. În plus, injecțiile subcutanate cu insulină asigură un management mai bun al glicemiei decât injecțiile în straturile mai profunde ale dermei.
Cu toate acestea, incidente medicale ( hipoglicemie, vânătăi sau sângerări) rezultate din utilizarea incorectă pot apărea la cei care au ales stiloul injector (pen-ul) cu insulină ca metodă de tratament pentru diabetul de tip 1. Prin urmare, este important ca pacienții care au adoptat acest tip de terapie cu insulină să fie instruiți din punct de vedere tehnic în utilizarea acestuia și monitorizați în mod regulat de către profesioniștii din domeniul sănătății.
Pompa de insulină
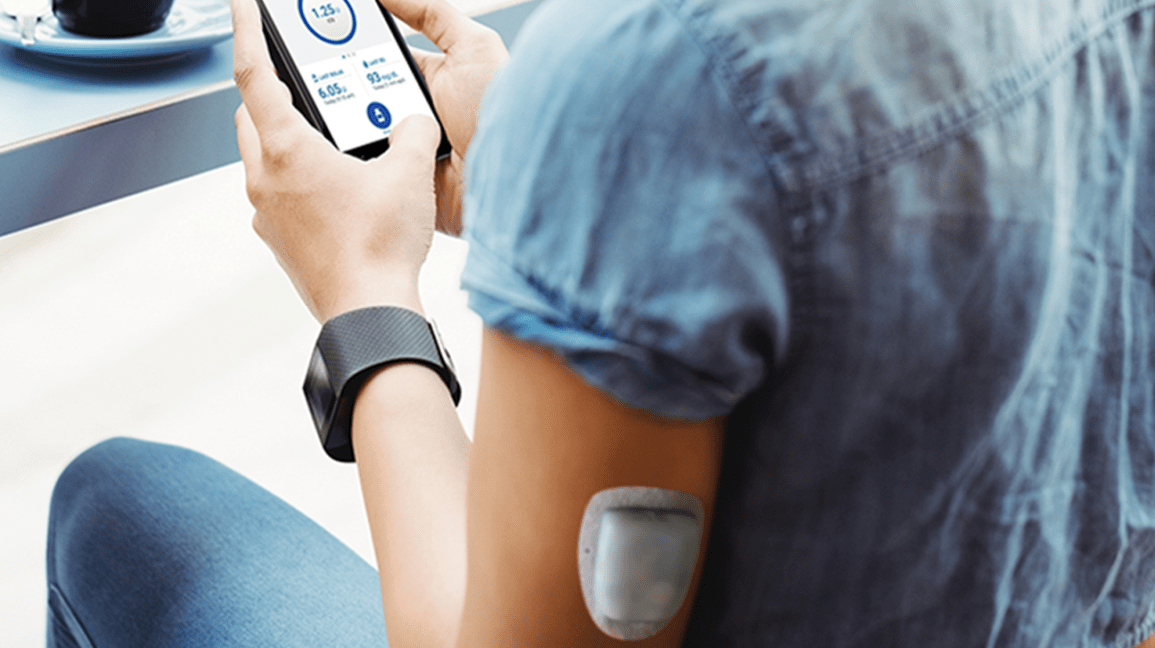
Obiectivul pompelor de insulină este de a furniza doze regulate de insulină cu acțiune rapidă. O doză bazală continuă este administrată pe tot parcursul zilei, după cum este necesar, în timp ce o doză suplimentară în bolus poate fi administrată în timpul mesei și în caz de hiperglicemie.
Pompa de insulină este un dispozitiv programabil prevăzut cu un sistem de perfuzie detașabil. Poate fi ajustat pentru a se potrivi specificului și nevoilor fiecărui utilizator în parte. De exemplu, este posibil să se ajusteze parametrii de administrare a insulinei în funcție de ora din zi sau de situația curentă a utilizatorului (activitate fizică, boală etc.).
Când a fost inventată prima pompă de insulină?
Astăzi, pompa de insulină este unul dintre cele mai fiabile și eficiente tratamente pentru diabetul de tip 1. Îmbunătățește calitatea vieții persoanelor care trăiesc cu diabet, oferind un control optim al glicemiei și limitând riscul de hipoglicemie.
Aflați mai multe despre pompa de insulină Omnipod DASH
Noi perspective de tratament
Pancreas artificial

Cum funcționează „pancreasul artificial”?
Rezultatele obtinute sunt foarte incurajatoare. Studiile clinice au arătat că utilizarea unui pancreas artificial mărește Timpul de Utilizare în Interval (Time in Range) cu 10%, reduce timpul petrecut în hipoglicemie la jumătate și îmbunătățește HbA1c (hemoglobina glicozilata) cu 0,3%.
Având în vedere eficacitatea sa, pancreasul artificial se poate impune în viitorul apropiat ca tratament standard pentru diabetul de tip 1. Calitatea vieții persoanelor care trăiesc cu diabet ar fi mult îmbunătățită, cu un control îmbunătățit al nivelului lor de glucoză din sânge, nu doar făcând viața de zi cu zi mai confortabilă, ci și reducând anxietatea, permițând un somn mai bun și oferind o mai mare flexibilitate în obiceiurile alimentare.
Pastile de insulină
Echipe internaționale de cercetători au lucrat de câteva decenii la dezvoltarea unei pastile pe bază de insulină, cu scopul de a se ajuta persoanele cu diabet de tip 1 care necesită administrare zilnică de insulină, facilitându-le în același timp menținerea programelor de tratament.
Această metodă de tratament este în prezent în curs de studii clinice. Provocarea administrării orale a insulinei este cu atât mai complicată cu cât insulina este ușor degradată de acizii gastrici prezenți în stomac și slab absorbită prin peretele intestinului. Prin urmare, pastila trebuie să fie încapsulată într-un strat protector rezistent la acid.
Lucrări experimentale mai recente au fost efectuate pe capsule care conțin insulină suspendată într-un lichid ionic și acoperite cu molecule rezistente la acid. În urma rezultatelor inițiale pozitive, cercetătorii trebuie să efectueze acum teste preclinice care să demonstreze nontoxicitatea capsulelor pe termen lung.
Alți cercetători au dezvoltat o capsulă capabilă să injecteze insulină în mucoasa stomacului folosind un microac pentru a evita perforarea.
Astăzi, alte formate de pilule de insulină sunt, de asemenea, supuse unor studii clinice. Scopul este de a determina doza optimă și toleranța organismului pentru aceste noi tratamente orale, care, dacă au succes, ar putea face viața mai ușoară persoanelor cu diabet zaharat de tip 1.
Pancreasul și transplantul insulele Langerhans; și terapia cu celule stem
În prezent, există două strategii terapeutice pentru înlocuirea celulelor beta din pancreasul persoanelor cu diabet zaharat de tip 1:
• transplantul de insule Langerhans care conțin celula beta-pancreatică producătoare de insulină ;
• transplant de pancreas de la un donator.
Ambele terapii au limitele lor din cauza numărului limitat de donatori și a constrângerilor asociate cu tratamentul imunosupresor, deoarece pacientul trebuie să ia medicamente pentru a evita respingerea transplantului și acest lucru provoacă adesea un număr considerabil de efecte secundare.
Pentru a depăși aceste obstacole, echipele internaționale de cercetare au dezvoltat tehnica utilizării propriilor celule stem pluripotente ale pacientului ca bază pentru generarea de celule producătoare de insulină nelimitate .
În ultimul deceniu, s-au făcut progrese remarcabile în generarea de celule beta-pancreatice funcționale din celule stem umane. Cu toate acestea, adesea sistemul imunitar al pacientului va ataca celulele pancreatice transplantate.
Pentru a preveni respingerea și pentru a crește șansele de tratament de succes, laboratoarele lucrează în prezent la o serie de soluții care utilizează tehnologia de încapsulare, abordări de modulare imună și tehnici de editare a genelor.
Pastile de insulină
Echipe internaționale de cercetători au lucrat de câteva decenii la dezvoltarea unei pastile pe bază de insulină, cu scopul de a se ajuta persoanele cu diabet de tip 1 care necesită administrare zilnică de insulină, facilitându-le în același timp menținerea programelor de tratament.
Această metodă de tratament este în prezent în curs de studii clinice. Provocarea administrării orale a insulinei este cu atât mai complicată cu cât insulina este ușor degradată de acizii gastrici prezenți în stomac și slab absorbită prin peretele intestinului. Prin urmare, pastila trebuie să fie încapsulată într-un strat protector rezistent la acid.
Lucrări experimentale mai recente au fost efectuate pe capsule care conțin insulină suspendată într-un lichid ionic și acoperite cu molecule rezistente la acid. În urma rezultatelor inițiale pozitive, cercetătorii trebuie să efectueze acum teste preclinice care să demonstreze nontoxicitatea capsulelor pe termen lung.
Alți cercetători au dezvoltat o capsulă capabilă să injecteze insulină în mucoasa stomacului folosind un microac pentru a evita perforarea.
Astăzi, alte formate de pilule de insulină sunt, de asemenea, supuse unor studii clinice. Scopul este de a determina doza optimă și toleranța organismului pentru aceste noi tratamente orale, care, dacă au succes, ar putea face viața mai ușoară persoanelor cu diabet zaharat de tip 1.
Tratament cu imunoterapie: spre un vaccin pentru diabet
Diabetul de tip 1 este o boală autoimună care provoacă distrugerea treptată a celulelor beta producătoare de insulină.
Conceptul care stă la baza dezvoltării unui vaccin împotriva diabetului este împiedicarea sistemului imunitar să atace celulele pancreatice rămase, astfel încât producția de insulină să continue.
În ultimii zece ani, aproape 70 de studii clinice au testat eficacitatea unei game de abordări imunoterapice capabile să reducă reacția autoimună specifică diabetului de tip 1.
Una dintre cele mai promițătoare căi pentru dezvoltarea unui vaccin împotriva diabetului este prin utilizarea anticorpilor monoclonali anti-CD3. Acest anticorp reduce pierderea celulelor beta-pancreatice funcționale până la șapte ani de la debutul diabetului de tip 1.
Un studiu clinic recent a arătat că administrarea de anticorpi anti-CD3 la membrii familiei pacienților cu diabet zaharat de tip 1, care, prin urmare, prezintă un risc crescut de a dezvolta ei înșiși afecțiunea, a încetinit progresia acesteia cu o medie de doi ani.
