Hipoglicemia – cauze și simptome
În timp ce fiecare copil poate prezenta simptome de hipoglicemie diferite, cele mai frecvente includ:
- tremuratul
- ameţeală
- transpiraţie
- foame
- durere de cap
- iritabilitate
- culoarea palidă a pielii
- schimbări bruște de comportament sau schimbări de comportament, cum ar fi plânsul fără un motiv aparent
- mișcări stângace sau sacadate
- dificultate de a acorda atenție sau confuzie
Marea majoritate a episoadelor de hipoglicemie la copii și adolescenți apar atunci când un copil cu diabet iși administrează prea multă insulină, mănâncă prea puțin sau fac exerciții fizice intense sau pentru o perioadă îndelungată de timp.
Care sunt opțiunile de tratament pentru hipoglicemie?
Copiii cu hipoglicemie prezintă simptome diferite, iar acestea variază de la un copil la altul. Dar indiferent de simptomele copilului dvs., obiectivul principal este același – acela de a readuce glicemia la normal cât mai rapid.
Cel mai adesea, zahărul din sângele copilului dvs. poate fi readus la normal, consumând ceva care are zahăr în el, cum ar fi suc de fructe, zahăr de masă, sirop de arțar, bomboane, tablete de glucoză etc.
Luați în considerare încurajarea copilului dvs. să:
- mănânce mese obișnuite pe tot parcursul zilei
- mănânce gustări frecvente
Pentru copiii care suferă de diabet, obiectivul este menținerea constantă a unui nivel de glicemie care se află într-un interval sigur. Aceasta presupune testarea glicemiei deseori, învățarea recunoașterii primelor simptome ale glicemiei scazute și tratarea rapidă a afecțiunii.
Dacă copilul dvs. are hipoglicemie recurentă sau severă, primul lucru este să determinați cauza, deoarece diferite cauze au tratamente diferite.
Unele cauze ale hipoglicemiei pot fi tratate cu modificări în dieta sau medicația copilului dvs. Pentru unele cazuri rare de hipoglicemie severă care nu răspund la tratament medical, medicul poate recomanda intervenția chirurgicală pentru a elimina cea mai mare parte a pancreasului.
Hipoglicemia este o problemă clinică frecventă la nou-născuți este mai puțin frecventă la sugari și copii mici și destul de rară la copiii mai mari <1>, dar destul de frecventă la copii care suferă de Diabet de Tip 1
Hipoglicemiile nocturne
Când aveți un copil care suferă de diabet, nopțile nu sunt tot timpul ușoare și relaxante. Este posibil ca glicemia copilului să scadă prea mult în timpul nopții, ceea ce poate duce la treziri repetate, disconfort sever și în anumite cazuri se poate ajunge la comă.
Pentru părinții copiilor cu diabet, nopțile sunt tulburate în unele cazuri de episoadele de hipoglicemie și de multe ori anxietatea apariției hipoglicemiei, chiar dacă nu se concretizează.
Pentru a preveni acest lucru, este necesar să verificați glicemia copilului cel puțin o dată în timpul nopții. Medicul Diabetolog vă va spune de câte ori trebuie să verificați glicemia pe timpul nopții și câtă insulină trebuie sa administrati.
Lăsați tehnologia să vă ajute!
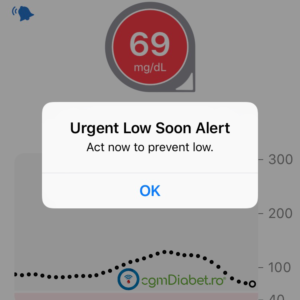
Tehnologia vă poate face mai ușoare nopțile: monitorizarea continuă a glicemiei cu CGM Dexcom si gestionarea de la distanta prin aplicația Dexcom Follow.
Alarma de hipoglicemie pre-setată la <55 mg / dL vă va permite să acționați rapid. Cu ajutorul acestui sistem de monitorizare continuă a glicemiei veți ști în permanență nivelul glicemiei copilului dvs. și îl puteți gestiona din pat fără a fi nevoie să vă ridicați.
În plus, puteți ajusta setările aplicației pentru a vă avertiza atunci când nivelul glicemiei este prea scăzut sau prea mare chiar și în timpul nopții.
Bazați-vă pe alerte!
Puteți să vă bazați pe sistemul de monitorizare continuă a glicemie CGM Dexcom și veți fi siguri că veți fi trezit de dispozitiv, în funcție de setările pe care le-ați personalizat sau de alarma pre-setată la 55mg / dL. Cu ajutorul funcției Dexcom Follow monitorizarea copilului poate fi gestionată de mai mulți membrii ai familiei și veți pre-intampina situațiile de a ajunge la episoade de hipoglicemie.
Surse
1.New approaches to management of hypoglycemia. Paul J. Rozance and William W. Hay, Jr
2. Jones Herbert, L. et al., Behav Sleep Med. 2015 Jul 4 ; 13(4) : 308-323